Parodontose behandeln ohne Kostenstress
Regelmäßige Behandlungen sind wichtig, können aber teuer werden. Mit dem Testsieger der DFV sichern Sie sich Schutz schon ab 9,10 € im Monat.
 © Liudmila Chernetska
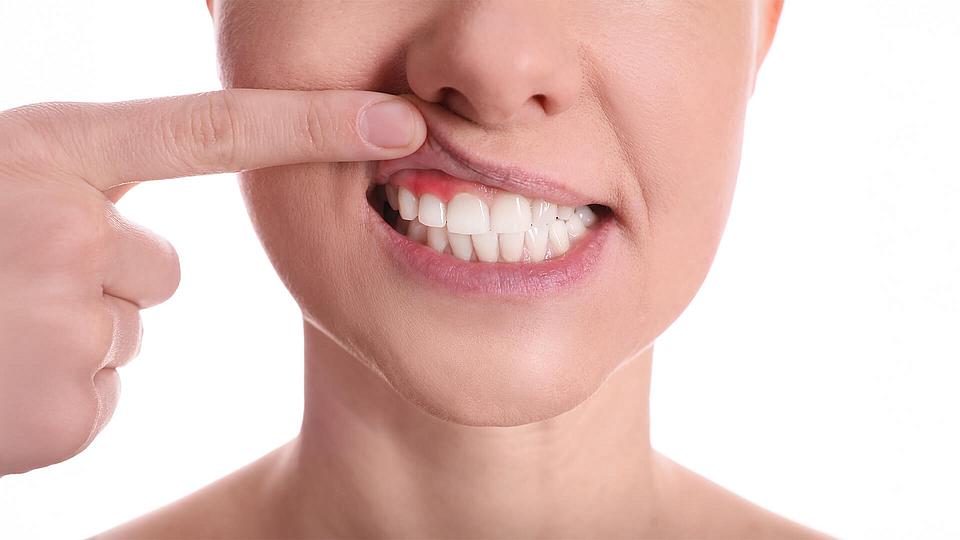
© Liudmila ChernetskaParodontose ist eine Entzündung des Zahnbettes. Sie beginnt in der Regel mit einer Zahnfleischentzündung, der sogenannten Gingivitis. Dauert der Zustand längere Zeit an, greift die Entzündung auch auf das umliegende Bindegewebe und die Kieferknochen über. Jahrelang kann sie schmerzfrei und damit unbemerkt verlaufen, um dann im fortgeschrittenen Stadium Schmerzen zu verursachen. Der Übergang von der Gingivitis zur Parodontose erfolgt schubweise: Zahnfleisch löst sich vom Zahn und bildet Zahnfleischtaschen. Diese bieten Bakterien beste Entwicklungsmöglichkeiten. Die Taschen vertiefen sich mit der Zeit und das Zahnfleisch bildet sich zurück. Gewebe- und Knochenabbau folgen. Am Ende dieses Prozesses wird der Zahn nicht mehr gehalten und lockert sich.

Regelmäßige Behandlungen sind wichtig, können aber teuer werden. Mit dem Testsieger der DFV sichern Sie sich Schutz schon ab 9,10 € im Monat.
Parodontitis ist eine Zahnbettentzündung, die sich in Folge einer nicht bemerkten Zahnfleischentzündung entwickeln kann. Dabei lösen Bakterien eine entzündliche Infektion im Gewebe rund um den Zahn, bis in den Kieferknochen hinein, aus. Oft kommt es vor, dass Parodontitis über Jahre hinweg nicht bemerkt wird, da der Verlauf anfangs völlig schmerzfrei ist.
Wird die entzündliche Erkrankung nicht behandelt, führt sie zum Verlust des Zahnes oder auch mehrerer Zähne.
Beide Begriffe bezeichnen dieselbe Erkrankung: eine Entzündung des Zahnbettes. Die medizinisch korrekte Bezeichnung lautet „Parodontitis“. Im allgemeinen Sprachgebrauch hat sich aber auch das Wort „Parodontose“ durchgesetzt.

Ist das Immunsystem intakt, kann es sich gut gegen Bakterien zur Wehr setzen. Bei einer Schwächung schafft es die körpereigene Abwehr allerdings nicht mehr, die an der Zahnoberfläche haftenden Erreger zu bekämpfen.

Die Folge kann eine Zahnfleischentzündung (Gingivitis) sein. Oft ist das Zahnfleisch dann geschwollen und blutet beim Zähneputzen.

Schreitet die Entzündung weiter voran und geht auf das Zahnbett über, hat sich eine Parodontose entwickelt. Das Zahnfleisch geht zurück und löst sich vom Zahn.

In den sich bildenden Zahntaschen finden Bakterien ideale Lebensbedingungen und vermehren sich. Sie dringen weiter in das Gewebe ein, bis hin zu Zahnwurzel und Zahnhalteapparat. Dort können sie die zahnstützenden Strukturen – Zahnzement und Kieferknochen – angreifen. Sind diese nicht mehr in der Lage, ihre haltgebende Aufgabe zu erfüllen, bildet sich um den Zahn herum eine Zahnfleischtasche mit Knochenschwund im Zahnbett. Wird der Defekt nicht rechtzeitig behandelt, lockert sich der Zahn und kann ausfallen.
Typische Anzeichen der Erkrankung sind Zahnfleischbluten und Mundgeruch. Treten diese Veränderungen häufiger auf, sollte dringend der Zahnarzt konsultiert werden. Auch andere Auffälligkeiten können als bekannte Symptome Parodontitis kennzeichnen: das Zahnfleisch bildet sich zurück, die Zahnhälse liegen frei, die Zähne reagieren schmerzhaft auf kalte und heiße Reize, Zähne werden locker, im Körper entstehen weitere Entzündungen, das Immunsystem ist geschwächt. Dies sind Begleiterscheinungen, die auf ein fortgeschrittenes Stadium der Krankheit hinweisen.
Der Zahnarzt kann die Parodontitis-Diagnose mittels einer kleinen Messsonde stellen: Dazu misst er an jedem einzelnen Zahn die jeweilige Taschentiefe. Außerdem ermittelt er den sogenannten Blutindex (Parodontaler Screening-Index PSI). So erhält er einen genauen Überblick über den Zustand der Zähne und den Grad einer möglichen Entzündung.
Jeder Betroffene sollte wissen, dass Parodontose ansteckend ist. In unserem Mund leben rund 22 Millionen Bakterien. Einige davon können Zähne und Zahnfleisch schädigen. Wie viele andere Infektionserkrankungen können auch die Bakterien der Parodontose durch den Speichel übertragen werden. Die aggressiven Bakterien können bspw. bei Benutzung desselben Bestecks oder beim Küssen übertragen werden. Nicht jeder Mensch, der mit Parodontose-Bakterien belastet ist, leidet auch zwangsläufig unter der Zahnerkrankung. Allerdings ist der Träger der Bakterien immer ansteckend, auch wenn die Infektionskrankheit bei ihm nicht ausbricht. Ob sie ausbricht oder nicht, hängt von weiteren Risikofaktoren ab wie bspw. individuellen Abwehrlage, Einnahme von Medikamenten, Rauchen, Stress und Ernährung. Um eine Ansteckung zu vermeiden, sollten sich Familienmitglieder von Parodontose-Patienten ebenfalls einer Therapie unterziehen, auch wenn sie selbst keine Anzeichen aufweisen.
Um die Schädigung von Zahnfleisch und darunter liegendem Gewebe durch Parodontose zu stoppen, ist es wichtig, die krankheitserregenden Bakterien zu eliminieren und die Entzündung zu bekämpfen. Unter örtlicher Betäubung reinigt der Zahnarzt die Zahnoberfläche und beseitigt die Bakterien. Kann die Entzündung dennoch nicht aufgehalten werden, ist ein kleiner chirurgischer Eingriff notwendig. Die Zahnfleischränder werden von Zahn und Knochen gelöst, damit der Zahnarzt bessere Sicht ins Innere der Zahnfleischtaschen bekommt. Beläge und erkranktes Gewebe können nun gründlich entfernt werden.
Die Art der gewählten Parodontosebehandlung richtet sich auch nach dem jeweiligen Stadium der Erkrankung. Bereits durch Zahnfleischschwund freiliegende Zahnhälse kann der Zahnarzt oder Parodontologe mit einem mikrochirurgischen Eingriff unter dem OP-Mikroskop versorgen. Mittels eigenem Gewebe wird dabei eine ästhetische Rehabilitation am Zahnhals vorgenommen. Der Eingriff erfolgt meist unter Lokalanästhesie und ist so für Patienten nicht sehr belastend.
Bei rechtzeitiger Diagnostik der Parodontose kann zur Stabilisierung des Zahnbetts auf eine Behandlung mit Emdogain gesetzt werden. Es fördert die Wiederherstellung des Zahnhalteapparates, wenn Parodontose ihn geschädigt bzw. bereits zerstört hat. Das künstlich hergestellte Material wird auf die Oberfläche der Zahnwurzel aufgebracht und kann so zur Neubildung von Zahnzement, Fasern und Kieferknochen betragen. Emdogain besteht aus Proteinen, die vom Körper resorbierbar sind. Für die Behandlung wird Emdogain in Form von Gel eingesetzt. Durch diese – frühzeitige – Stabilisierung des Zahnbetts kann einem Zahnausfall vorgebeugt werden.
Abhängig von der Tiefe der Zahnfleischtaschen können bei der Parodontosebehandlung Laser eingesetzt werden. Üblicherweise wird diese schonendere, nicht-chirurgische Behandlung dann gewählt, wenn die Zahntaschen noch das Niveau mittlerer Tiefe (4-5 mm) aufweisen. In Verbindung mit Scaling und Root planing werden Laser dann bei tiefer Parodontitis genutzt und Zahnfleischschmerzen nachhaltig beseitigt.
Parallel zur Beseitigung der bakteriellen Besiedlung in den Zahnfleischtaschen kann eine Behandlung mit Antibiotika angesetzt werden. Die Einnahme der Medikamente sollte möglichst zeitgleich mit dem zahnärztlichen Eingriff erfolgen. Durch das Antibiotikum lässt sich in einigen Fällen eine sinnvolle Unterstützung der Abheilung der Entzündung erzielen. Je nach Therapiekonzept werden die Antibiotika in Tablettenform genommen oder lokal (als Salbe oder Tinktur) in die Zahnfleischtasche gegeben. Für die Auswahl des geeigneten Präparates wird im Vorfeld meist eine Keimbestimmung vorgenommen.
Obwohl die Behandlungserfolge in der Regel sehr gut sind, kann die Therapie langwierig sein. Auch nach dem Abheilen der Parodontitis besteht das Risiko eines Rückfalls. Deshalb spielt auch die konsequente Nachsorge für den anhaltenden Erfolg der Parodontosebehandlung eine wichtige Rolle. Unbehandelt schreitet eine Parodontitis in der Regel weiter fort. Die körpereigene Immunabwehr erreicht ab einem bestimmten Stadium der Krankheit kaum mehr die Bakterienbesiedlung in den Zahnfleischtaschen. Zahnverlust und weitere Folgeerkrankungen sind somit wahrscheinlich.
Wichtigstes Ziel bei der Parodontosebehandlung ist die Entfernung des sogenannten Biofilms (Plaque) und damit der Parodontitis-Bakterien. Nachdem die Zahnfleischtaschen gereinigt wurden, folgt die Wurzelglättung. Bei dieser noch tiefergehenden Reinigung werden die Wurzeln gesäubert, geglättet und poliert. Belege können sich hier künftig kaum noch bilden. Dank örtlicher Betäubung ist eine schmerzfreie Parodontosebehandlung heute die Regel. Im Anschluss an diese konventionelle Säuberung der Zahnfleischtaschen wird oftmals noch Lasertherapie für eine zusätzliche Desinfektion eingesetzt. Als alternative Parodontosebehandlung ist eine alleinige naturheilkundliche Herangehensweise nicht ausreichend. Wichtig ist – neben gründlichen Hygienemaßnahmen – eine Stärkung des Immunsystems, so dass die Bakterien im Mundraum bekämpft werden können.

Parodontitis ist eine Entzündungskrankheit, die Auswirkungen auf den gesamten Organismus hat. Über die offenen Wundflächen der erkrankten Zahntaschen können Bakterien ins Blut und damit an weit entfernte Stellen im Körper gelangen. Für Patienten erhöht sich damit das Risiko, Folgeerkrankungen auszubilden.
Dazu zählen atherosklerotische Gefäßerkrankungen, die zu Herzinfarkt und Schlaganfall führen können, wie auch Atemwegserkrankungen. Für Schwangere erhöht sich das Risiko, eine Frühgeburt zu erleiden.
Es gibt aber auch Erkrankungen, die die Ausbildung einer Parodontose begünstigen: Zum Beispiel kann Osteoporose den Abbau des Kieferknochens verursachen und somit Auslöser einer Zahnfleischentzündung sein. Eine geschwächte Immunabwehr, durch Diabetes mellitus, schafft ebenfalls ein für die Parodontose günstiges Umfeld. Die Zuckerkrankheit schränkt die Durchblutung des Gewebes ein, und Parodontitis-Bakterien können sich leichter einnisten.
Der Preis für die Behandlung bewegt sich meist zwischen 80 und 150 Euro und variiert bei behandelnden Zahnärzten und Parodontologen. Die gesetzlichen Krankenkassen übernehmen bei einer Parodontosebehandlung Kosten in Höhe von 30 bis 40 Euro.
Die genauen Behandlungskosten können sich von Patient zu Patient stark unterscheiden. Sie hängen ab vom Grad der Zahnbettentzündung, von der Behandlungstechnik und der gewählten Art der Therapie (offen oder geschlossen). Der behandelnde Arzt erstellt zunächst einen Heil- und Kostenplan, der mit einem Antrag auf Kostenübernahme bei der Krankenkasse eingereicht wird. Daraus ergibt sich für die Patienten die Höhe der Eigenbeteiligung.
Gesetzlich Krankenversicherte müssen in der Regel Laboruntersuchung und Bestimmung der Parodontitisbakterien, Antibiotika-Einlage, Laserbehandlung, Knochenrekonstruktion sowie die professionelle Zahnreinigung selbst bezahlen.
Damit eine Parodontosebehandlung keine Kostenfrage ist, empfiehlt sich der Abschluss einer privaten Zahnzusatzversicherung. Mit dieser Absicherung können die hohen Zuzahlungen aufgefangen werden. Am besten ist eine Zahnversicherung, die alle relevanten Zahnbehandlungen abdeckt, also neben zahnerhaltenden Maßnahmen auch Zahnersatz und die Zahnprophylaxe versichert.
Wer einige wichtige Regeln beachtet, kann effektiv Parodontose vorbeugen.
Zu einer umfassenden Parodontose-Prophylaxe gehören auch regelmäßige Zahnarztbesuche.
Parodontose-Patienten wird empfohlen, mit sogenannten sanften Zahnpasta zu putzen. Da ihr Anteil an Putzkörpern zur Zahnbelagsentfernung gering ist, schonen sie Zahnfleisch und das evtl. freiliegende Zahnbein. Je geringer der angegebene RDA/REA-Wert ist, desto feiner sind die Putzkörper in der Zahncreme. Auch wenn die Wahl der Parodontose-Zahnpasta keinen maßgeblichen Einfluss auf die Bekämpfung der Erkrankung hat, kann sie die Behandlung doch unterstützen.
Im Fall einer zusätzlichen Zahnfleischentzündung (Gingivitis) können Zahncremes mit entzündungshemmender und adstringierender Wirkung angewandt werden.
Patienten mit erblicher Vorbelastung einer Erkrankung an Parodontitis wird eine sehr engmaschige Kontrolle durch den Zahnarzt empfohlen. Dazu zählt auch die strikte Wahrnehmung der Prophylaxe-Möglichkeiten, wie mindestens zweimal jährlich die professionelle Zahnreinigung. Die vererbbare Parodontitis verläuft deutlich aggressiver als andere Formen. Sie kann trotz bester Mundhygiene auftreten.
Parodontose kann teuer werden, besonders wenn spezielle Therapien notwendig sind. Mit der DFV-Zahnzusatzversicherung erhalten Sie die bestmögliche Behandlung und reduzieren Ihre Eigenanteile spürbar – schon ab 9,10 € im Monat.
 © izusek
© izusekEs kommt vor, dass auch Kinder an Parodontose erkranken. Die Ursachen sind vielfältig. So können einige Medikamente die Parodontitis auslösen. Hauptgrund ist in der Regel ein schwaches oder nicht intaktes Immunsystem, das es nicht schafft, Bakterien abzuwehren. Dann ist mit einem besonders aggressiven Krankheitsverlauf zu rechnen, der schnellen und umfangreichen Knochenverlust mit sich bringt. Tritt Parodontose bei Kindern in einer schweren Form auf, kann sie auch auf systemische Ursachen oder Immundefekte zurückzuführen sein.
Zahlreiche Studien belegen, dass eine ausgewogene Ernährung großen Einfluss auf die Gesundheit der Zähne haben kann. Wichtig auf dem Ernährungsplan sind viel frisches Obst und Gemüse sowie Milchprodukte. Rotes Fleisch gehört nicht bzw. möglichst selten zu einer günstigen Parodontose-Ernährung.
Bei Zahnfleischentzündungen können sich nitratreiche Lebensmittel positiv auswirken. Das sind u.a. Blatt- und Wurzelgemüse wie Kopf- und Feldsalat, Spinat, Rettich, rote Beete oder Radieschen. Eine wichtige Rolle spielen auch Antioxidantien wie die Vitamine C und E, ebenso Omega-3-Fettsäuren. Auch probiotische Milchprodukte werden empfohlen: Sie tragen zur Stärkung des Immunsystems bei und unterstützen den Körper so bei der Bekämpfung schädlicher Bakterien.
Für die Behandlung einer Parodontitis sind meist mehrere Termine in der Zahnarzt- oder Parodontologiepraxis notwendig. Zusätzlich zur Befunderhebung kommen die Entfernung des Zahnsteins sowie eventuell weitere Sitzungen für Kontrolle und Nachsorge. Pauschale Angaben zur Therapiedauer sind kaum möglich, weil es unterschiedliche Formen und Stadien der Parodontitis gibt, die jeweils einer angepassten Behandlung bedürfen.
Erreichen die Zahnfleischtaschen eine Tiefe von mehr als sieben Millimetern, müssen sie chirurgisch gereinigt werden. Der Eingriff ist mit leichten Schmerzen verbunden. Aber die Behandlung erfolgt unter örtlicher Betäubung, so dass die Schmerzentwicklung vermieden werden kann. Einige Zahnarztpraxen bieten alternativ eine Behandlung mit "kaltem Plasma" an. Hierfür wird der Zahnstein in den Zahnfleischtaschen per Ultraschall entfernt. Danach erfolgt eine zehnminütige Bekämpfung der Bakterienbesiedlung durch kaltes Plasma (sauerstoffangereicherte Luft). Bei dieser Therapie entfällt der Operationsschmerz des chirurgischen Eingriffes. Allerdings müssen die Kosten von circa 45 Euro pro Sitzung meist vollständig selbst übernommen werden.
Der Kontakt der zahnärztlichen Instrumente mit den empfindlichen Zahnhälsen ist den meisten Menschen unangenehm und manchmal auch mit leichten Schmerzen verbunden. Eine örtliche Betäubung sorgt zuverlässig für eine beschwerdefreie Behandlung. Nach der Zahnfleischtaschenreinigung beruhigen sich die behandelten Partien meist rasch wieder, so dass auf die Einnahme von weiteren Schmerzmitteln in der Regel verzichtet werden kann.
Hat ein Patient seinen Zahn aufgrund einer Parodontose verloren, ist es sinnvoll, ihn bald zu ersetzen. Dafür sprechen sowohl medizinische als auch ästhetische Gründe. So sorgt ein Parodontose-Zahnersatz dafür, dass der Kieferknochen durch Kauen wieder belastet wird. Dies ist wichtig, denn das wirkt Knochenschwund entgegen.
Vor der Versorgung mit einem Zahnersatz sollte die Parodontosebehandlung möglichst abgeschlossen bzw. fortgeschritten sein. Denn wenn noch während der akuten Parodontitis und vor dem Ausheilen einer Zahnfleischentzündung Zahnersatz eingefügt wird, kann dies zu sichtbaren Übergängen zwischen Zahnersatz und Zahnhals führen. Dann entstehen häufig schwarze Ränder.
Wurde das Gebiss mit einem Zahnimplantat oder einer Brücke versorgt, sollten anschließend regelmäßige Prophylaxe-Termine beim Zahnarzt wahrgenommen werden.
Bevor ein Zahn ersetzt wird, sollte die Zahnfleischentzündung idealerweise ausgeheilt sein. Verläuft der Heilungsprozess nicht wie gewünscht, hängt die geplante Versorgung mit dem Zahnersatz vom Status des restlichen Gebisses ab. Der Zahnarzt entscheidet über das spezielle Vorgehen dann aufgrund der Lockerung, Anzahl und Position der restlichen Zähne.
Grundsätzlich empfehlen sich bei wenig gelockerten Zähnen und nur leicht geschädigtem Knochen sowohl das Einsetzen einer Brücke als auch das eines Zahnimplantates. Ist der Knochen schon stärker betroffen und sind die Zähne nicht mehr nachhaltig belastbar, sollte genau geprüft werden, ob der Einsatz eines Implantates noch sinnvoll ist. Ist das Gebiss bereits sehr stark durch die Zahnfleischentzündung geschädigt, bietet sich als meistgewählte Lösung ein herausnehmbarer Zahnersatz an.
Im Anschluss an eine Parodontosebehandlung und Verlust des Zahns kann die entstandene Lücke in der Zahnreihe durch ein Implantat ersetzt werden. Wichtig sind dann eine regelmäßige Prophylaxe durch den Zahnarzt und die gründliche, tägliche Reinigung durch den Patienten. Denn das Vorkommen von Zahnfleischentzündung verursachenden Bakterien erhöht auch das Risiko einer Implantatentzündung. Kommt es trotz regelmäßiger Reinigung der Fixturen wieder zu einer Entzündung im Zahnfleisch, kann die Parodontosebehandlung wie am natürlichen Zahn erfolgen.
Trägt ein Patient eine unsichtbare Zahnspange (Invisalign) zur Begradigung seiner Zähne, hat dies keinen negativen Einfluss auf den Verlauf einer Parodontose.
Wissenschaftliche Studien der Charité belegen, dass Parodontose auch durch die Genetik bedingt sein kann. Demnach gehen zwei bestimmte DNA-Sequenzen eindeutig mit einem erhöhten Risiko für verschiedene Formen der Parodontitis einher. Somit gibt es tatsächlich Patientengruppen, bei denen die Entstehung einer Parodontitis durch Veranlagung und damit vererbbar ist. Um hier eine schrittweise Ausbildung der Parodontose zu verhindern, ist eine enge, professionelle Begleitung durch den Zahnarzt und eine lückenlose Zahnpflege notwendig.
Parodontitis ist eine chronische Erkrankung, die man zwar stoppen, aber nicht vollständig heilen kann. Mit der richtigen Behandlung lässt sich ein Fortschreiten der Erkrankung aufhalten und der damit verbundene Zahnverlust verhindern. Patienten, die unter der chronischen Zahnfleischentzündung leiden, müssen lebenslänglich behandelt werden. Nach Abschluss der eigentlichen Behandlung beginnt die Erhaltungstherapie. So wird eine Rückkehr der Parodontitis auf Dauer verhindert. Im Zuge der Nachsorge werden die Zahnfleischtaschen in regelmäßigen Abständen kontrolliert und gereinigt. Gründliche Mundhygiene hat oberste Priorität, und professionelle Zahnreinigungen sollten zwei Mal im Jahr durchgeführt werden. Nachsorge-Untersuchungen finden alle 3 bis 12 Monate statt.
Ernährungsempfehlungen können zu einer Linderung der Symptome bei Parodontitis beitragen und für gesunde Personen vorbeugend wirken. Um die Erkrankung erfolgreich zu therapieren, ist jedoch eine professionelle Behandlung durch einen Zahnarzt sowie sorgfältige Mundhygiene nötig.
Das sollten Sie essen und trinken:
Darauf sollten Sie verzichten:
Bakterienstämme, die in der Lage sind, eine Parodontose auszulösen, nennt man auch Parodontitis-Markerkeime oder –Leitkeime. Sind diese Bakterienstämme in relevanter Anzahl vorhanden, ist eine Parodontitis sehr wahrscheinlich.
Die Identifikation dieser Bakterien spielt u.a. für die gezielte antibiotische Parodontitisbehandlung eine wichtige Rolle. Mittels eines Bakterientests wird nach folgenden Markerkeimen gefahndet:
Zunehmende Plaque-/Zahnbelagsbildung führt zur Entstehung von Zahnstein. In der Folge werden die Zahnoberflächen rau und bieten Bakterien so einen idealen Nistplatz. Die Plaquebakterien erzeugen Giftstoffe, die dann in das Zahnfleisch gelangen. Die körpereigene Abwehrreaktion äußert sich dann in einer Zahnfleischentzündung. Wird diese nicht rechtzeitig behandelt, entsteht die chronische Entzündung Parodontitis.
Die chronische Zahnfleischentzündung ist vor allem auf mangelnde Mundhygiene zurückzuführen. Weitere Risikofaktoren sind eine geschwächte natürliche Abwehr, Rauchen, Stress, Allgemeinerkrankungen wie Diabetes, die Einnahme von bestimmten Medikamenten wie z. B. blutdrucksenkende, gefäßerweiternde Mittel.

Parodontose ist eine ernsthafte Erkrankung, die unbehandelt zum Zahnverlust führen kann. Mit guter Mundhygiene, regelmäßiger Vorsorge und rechtzeitiger Therapie beim Zahnarzt lassen sich Schäden vermeiden oder stoppen. Eine Zahnzusatzversicherung hilft dabei, notwendige Behandlungen finanzierbar zu machen und langfristig die eigene Zahngesundheit zu sichern.
Alle Angaben ohne Gewähr.
Die Artikel im Ratgeber der Deutschen Familienversicherung sollen Ihnen allgemeine Informationen und Hilfestellungen rund um das Thema Zahngesundheit bieten. Sie sind nicht als Ersatz für eine professionelle Beratung gedacht und sollten nicht als Grundlage für eine eigenständige Diagnose und Behandlung verwendet werden. Dafür sind immer Zahnmediziner zu konsultieren.
Unsere Inhalte werden auf Basis aktueller, wissenschaftlicher Studien verfasst, von einem Team aus zahnmedizinischen Fachpersonal und Redakteuren erstellt, dauerhaft geprüft und optimiert.
Sie benutzen einen veralteten Browser.
Dieser wird von uns nicht mehr unterstützt.
Browser-Alternativen finden Sie unter anderem hier: