 © frank60
© frank60Wundrose (Erysipel) Ursachen, Symptome, Therapie
Das Wichtigste in Kürze
Die Wundrose (Erysipel) ist eine akute bakterielle Hautinfektion, meist durch Streptokokken verursacht.
Typische Symptome sind schmerzhafte, scharf begrenzte Rötungen, Schwellungen, Fieber und Krankheitsgefühl.
Behandelt wird sie mit Antibiotika, ergänzt durch Bettruhe, Hochlagerung und Kühlung.
Unbehandelt drohen Komplikationen wie Blutvergiftung oder chronische Lymphstauungen.
Vorbeugung: Hautpflege, sorgfältige Wunddesinfektion und Behandlung von Risikofaktoren wie Diabetes oder Pilzinfektionen.
Was ist Wundrose?
Wundrose (Erysipel) ist eine bakterielle Hautinfektion. Ausgelöst wird sie durch Bakterien aus der Gruppe der Streptokokken. Über kleine Verletzungen, wie beispielsweise bei einem Befall mit Fußpilz, dringen sie über die Haut ein und breiten sich anschließend über Hautgefäße, Unterhaut-Fettgewebe, Bindegewebe und die oberflächlichen Lymphbahnen rasch aus.
Wundrose – Symptome
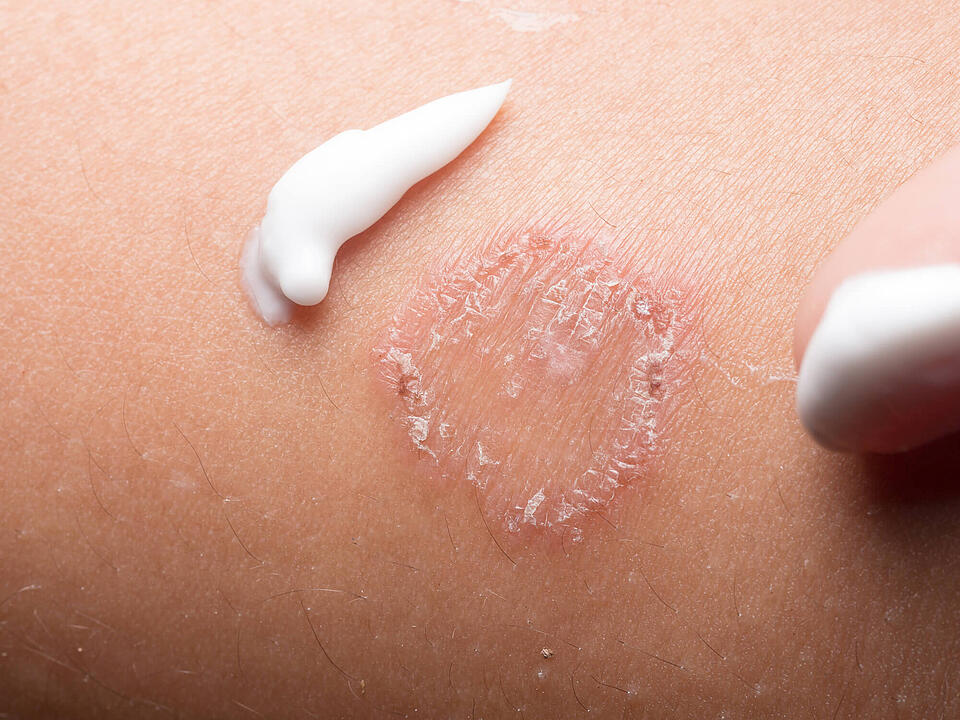
Wundrose macht sich meist mit Schmerzen und einem generellen Krankheitsgefühl bemerkbar. Oft kommen noch Fieber oder gar Schüttelfrost sowie Kopfschmerzen dazu. Dabei handelt es sich um die ersten Anzeichen einer Entzündungsreaktion. Die betroffenen Hautareale erkennt man an ihrer meist scharf begrenzten Rötung und Schwellung. Die Schwellungen fühlen sich in der Regel heiß an, die Haut wirkt gespannt und glänzt. Auch benachbarte Lymphknoten können anschwellen und druckempfindlich werden. Bei schweren Fällen der Wundrose können sich zudem Blasen bilden. Meist zeigt sich die Erkrankung am Bein, ebenso können Gesicht und jedes andere Hautareal befallen sein. Tritt die Entzündung im Gesicht auf, spricht man auch manchmal von Gesichtsrose. Dies darf allerdings nicht mit der Gürtelrose im Gesicht verwechselt werden.

Wundrose – Ursachen
Eine Wundrose (Erysipel) wird meist durch eine bestimmte Art von Streptokokken ausgelöst: Streptococcus pyogenes. Aber auch andere Streptokokken, seltener Staphylokokken (wie Staphylococcus aureus), können die bakterielle Infektion verursachen. Bei der Erkrankung handelt es sich um eine Entzündung verschiedener Hautschichten, die sich zu allen Seiten ausbreitet und dann zu einem geröteten Entzündungshof führt.
Streptokokken besiedeln natürlicherweise Haut und Schleimhaut des Menschen, ohne dass man davon krank wird. Gelingt es den Bakterien jedoch, in die Haut einzudringen, beispielsweise durch eine Verletzung, kann dies eine Entzündung hervorrufen. Oftmals genügt bereits ein kleiner Kratzer. Aber auch eine Schürfwunde oder einen Schnitt in der Haut nutzen Bakterien als mögliche Eintrittspforte. Streptokokken können ebenfalls über trockene und rissige Haut oder über Fußpilzbefall in das Gewebe gelangen. – Nicht immer erkrankt man im Fall einer Verletzung an Wundrose. Ist die Immunabwehr intakt, können schädliche Eindringlinge oftmals rechtzeitig eliminiert werden.
Die natürliche Hautflora besteht aus vielen verschiedenen Mikroorganismen und wirkt normalerweise wie ein Schutz. Denn schädliche Erreger, die eine Infektion auslösen können, schaffen es auf der intakten Haut nicht, diesen Schutzwall zu durchdringen.
Risikofaktoren für eine Wundrose (Erysipel)
Zur Entstehung einer Wundrose tragen verschiedene Faktoren bei. So begünstigt unter anderem ein Ödem die leichtere Durchdringung der Haut durch Bakterien. Ursachen für ein Ödem sind zum Beispiel:
- Herzschwäche
- Nierenschäden
- ein gestörter Lymphabfluss (Lymphödem), beispielsweise nach einer Brustkrebsoperation
- Krampfadern
- Durchblutungsstörungen
- Unterernährung
Auch andere Hauterkrankungen sowie Verletzungen können die natürliche Schutzfunktion der Haut beeinträchtigen. Eine Wundrose kann daher auch durch diese Faktoren gefördert werden:
- Hautpilz
- Neurodermitis
- trockene und rissige Haut
- kleine Verletzungen an Haut oder Nagelbett
Ist die Immunabwehr geschwächt, können eindringende Bakterien eher eine Entzündung auslösen als bei intaktem Immunsystem. Ebenso verhindert eine gestörte Durchblutung die rasche Wundheilung und damit den Verschluss der Eintrittspforte für die Erreger. Kinder sind wegen ihres noch nicht voll ausgebildeten Immunsystems häufiger von einem Erysipel betroffen. Zudem verletzen sie sich auch öfter. Ältere Menschen erkranken aufgrund der schwächeren Immunabwehr ebenfalls häufiger an Wundrose. Bestimmte Krankheiten, aber auch Therapien, können die Bildung eines Erysipels ungünstig beeinflussen:
- Diabetes mellitus Typ 1 und Typ 2
- Arteriosklerose
- regelmäßiger und übermäßiger Alkoholkonsum
- HIV/AIDS
- Chemotherapie aufgrund einer Krebserkrankung
- starkes Übergewicht mit chronisch-venöser Insuffizienz
- chronische Lymphödeme
Wundrose – Diagnose
Aufgrund der charakteristischen Symptome, wie unter anderem der flächigen, begrenzten Rötung, lässt sich eine Wundrose recht schnell erkennen. Für eine sichere Diagnose der Infektion kann der Arzt zudem das Blut untersuchen. Bei einer erhöhten Anzahl weißer Blutkörperchen und erhöhter Blutsenkungsgeschwindigkeit, kann man von einer Entzündung ausgehen. Die Eintrittsstelle für die Bakterien findet sich im Fall einer Wundrose oft im Gesicht. Dann konnten die Bakterien gegebenenfalls über einen Pickel oder einen kleinen Einriss im Mundwinkel eindringen. Auch andere Stellen am Körper, wie das Bein, können als Eintrittspforte fungieren. Manchmal sind die Hautverletzungen so klein, dass sie gar nicht wahrgenommen werden. Beispielsweise bei einem winzigen Einriss in den Zehenzwischenräumen. Der Arzt wird im anschließenden Gespräch mit dem Patienten auch über mögliche Risikofaktoren oder bestehende Krankheiten sprechen, die die Bildung der Wundrose möglicherweise begünstigt haben.
Um andere Erkrankungen auszuschließen, die ähnliche Symptome wie ein Erysipel hervorrufen können, ist eine gründliche Differentialdiagnostik angezeigt. Folgende andere Erkrankungen zeigen sich ebenfalls mit Rötung und Schwellung der Haut:
- Venenentzündung (Thrombophlebitis)
- Phlegmone
- Borreliose (nach Zeckenbiss)
- Herpes Zoster (Beginn der Erkrankung)
- Stauungsdermatitis (Hautentzündung durch Venenstauung)
- Erysipeloid (ähnlich dem Erysipel, allerdings mit milderem Verlauf und von anderem Erreger verursacht)
- inflammatorisches Mammakarzinom (seltene Brustkrebsform)
Wundrose – Behandlung
Mit der Behandlung der Wundrose (Erysipel) sollte möglichst rasch begonnen werden, auch um Komplikationen vorzubeugen. In der Regel erfolgt die Therapie der Infektion durch hochdosierte Antibiotikagabe in Tablettenform oder als Infusion. Zudem ist Bettruhe oftmals angezeigt. Betroffene Gliedmaßen am besten hoch lagern und ruhig stellen. Das Antibiotikum sollte unbedingt so lange genommen werden, wie der Arzt es verordnet hat. Zusätzlich kann eine lokale Behandlung mit entzündungshemmenden Arzneien erfolgen. Kalte Umschläge haben einen schmerzlindernden Effekt.
Eine Wundrose (Erysipel) verschwindet manchmal auch von selbst. Unbehandelt drohen jedoch ernste Komplikationen, wie Blutvergiftung, Herzentzündung oder Nierenentzündung.
Neben der Antibiotikagabe, sind in vielen Fällen weitere Maßnahmen für die Heilung der Wundrose sinnvoll:
- Betroffene können ihren Lymphabfluss verbessern und das Abschwellen der Wundrose anregen, indem sie Bettruhe halten und erkrankte Extremitäten hoch lagern.
- Abhängig von Lage und Größe des Erysipels wird der Arzt Thrombosespritzen empfehlen. Denn bei längerer Ruhigstellung besteht ein erhöhtes Risiko für die Bildung eines Blutgerinnsels, ebenso für Entzündungsreaktionen.
- Die Einnahme bestimmter Schmerzmedikamente kann auch entzündungshemmend wirken.
- Stützstrümpfe oder ein Kompressionsverband verhindern, dass sich erneut Flüssigkeit im Gewebe einlagert. Diese Kompressionstherapie sollte jedoch erst dann erfolgen, wenn sich die Schwellung der Wundrose etwas zurückgebildet hat.
Behandlung von Rezidiven (immer wieder auftretende Wundrose)
Einige Menschen leiden wiederholt an Wundrose (Erysipel). Bei ihnen kann eine Langzeitgabe von Antibiotika hilfreich sein. So lässt sich die Rezidivrate reduzieren. Bei der Langzeitgabe erhalten Patienten das Antibiotikum entweder als Tablette oder als Spritze, jeweils im Abstand von einigen Monaten. Eine mögliche Bakterieninfektion kann auf diesem Weg rechtzeitig bekämpft werden.
Was kann man selbst gegen Wundrose tun ?
Patienten, die immer wieder unter einer Wundrose leiden, können vorsorglich einiges dagegen tun: Wurde die Infektion durch eine Hauterkrankung wie Neurodermitis oder Fußpilz verursacht, muss die jeweilige Grunderkrankung behandelt werden. Regelmäßige medizinische Fußpflege durch einen Podologen wird vor allem Diabetikern und Menschen mit erhöhtem Infektionsrisiko empfohlen. Kommt es zu Verletzungen, sollte man die Wunde säubern und desinfizieren. Gegebenenfalls ist es auch angezeigt, diese von einem Arzt untersuchen zu lassen.
Tipps zur Stärkung der Hautbarriere:
Eine gesunde Haut, in gutem Zustand, ist weniger anfällig für Risse und Verletzungen. Dementsprechend stark ist die Schutzbarriere gegen Eindringlinge wie schädliche Bakterien. Wer seine Haut sorgfältig pflegt, kann dazu beitragen, einer Wundrose vorzubeugen.
- Nicht zu heiß und nicht zu lang duschen oder baden. Die Haut kann dadurch austrocknen und wird geschwächt.
- Trockene und spröde Haut am besten mit seifenfreien Syndets reinigen. So schont man den Säureschutzmantel seiner Haut.
- Trockene und spröde Haut regelmäßig eincremen.
- Auf Hautveränderungen achten: Dies gilt insbesondere für Menschen mit Krampfadern, chronischer Venenschwäche oder Lymphstau (Lymphödem).
- Chronischen Juckreiz behandeln lassen. Denn durch häufiges Kratzen können Streptokokken unter die Haut gelangen.
Homöopathie bei Wundrose
Eine Behandlung mit homöopathischen Mitteln kann die Beschwerden des Erysipels (Wundrose) in vielen Fällen lindern. Wichtig ist allerdings, die Symptome von einem Hautarzt abklären zu lassen. Denn gerötete und geschwollene Hautareale zeigen sich auch bei anderen dermatologischen Erkrankungen, wie beispielsweise Phlegmone. Da eine Wundrose eine bakterielle Infektion ist, wird sie schulmedizinisch durch die Gabe von Antibiotika therapiert. Unbehandelt, drohen ernste, manchmal lebensbedrohliche Komplikationen. Die zusätzliche Gabe homöopathischer Arzneimittel kann aber oftmals bei den typischen Symptomen der Wundrose hilfreich sein. Folgende homöopathische Medikamente finden dabei häufig Anwendung (Auswahl)
- Apis mellifica: bei Rötungen und Schwellungen
- Belladonna: bei Fieber und allgemeinem Gefühl von Zerschlagenheit
- Cantharis: bei brennenden Schmerzen
- Sulfur: bei stark geröteter Haut und brennenden Schmerzen, auch Hautjucken
Akupunktur bei Wundrose
Menschen mit intaktem Immunsystem erkranken deutlich seltener an einer Wundrose als Patienten, deren Immunabwehr geschwächt ist. Daher können Betroffene oft von einer Therapie mit Akupunktur profitieren. Die Methode kann dabei unterstützen, die körpereigene Abwehr zu stärken und somit ein wiederholtes Auftreten von Erysipeln verhindern. Durch die Behandlung mit feinen Nadeln regt der Akupunkteur den Energiefluss im Körper an und stärkt auf diese Weise das sogenannte „Qi“, die Lebensenergie.
Wundrose – ICD-Code
Jeder Krankheit ist in der Medizin ein eigener ICD-Code zugeordnet. Die Abkürzung ICD (englisch) steht dabei für International Statistical Classification of Diseases and Related Health Problems. Das Klassifizierungssystem ist weltweit anerkannt und eines der wichtigsten für medizinische Diagnosen. So wird ein "Erysipel (Wundrose)" unter dem ICD-Code: "A46" erfasst. Häufig hilft die Eingabe dieses Codes auch bei der Recherche im Internet weiter.
Was bezahlt die Krankenkasse und was muss man selbst bezahlen?
Angehörige einer gesetzlichen Krankenversicherung haben grundsätzlich ein Recht auf stationäre sowie ambulante Versorgung, auf Arzneimittel und weitere Leistungen. In aller Regel sind jedoch bestimmte Eigenleistungen (Zuzahlungen) gesetzlich festgeschrieben. Diese Zuzahlungen betragen 10 Prozent der Kosten, pro Zuzahlung aber maximal 10 Euro. Kostet die Leistung weniger als 5 Euro, hat der Versicherte den tatsächlichen Preis zu entrichten.
Bei Arzneimitteln gelten diese Grenzen ebenfalls. Wenn der Betroffene ein besonders preiswertes Präparat erhält, entfällt die Zuzahlung. Dabei dürfen die Krankenkassen feste Beträge bestimmen, die sie erstatten, sofern mehrere Präparate mit gleichem Wirkstoff erhältlich sind. Arzneimittel, deren Preis 30 Prozent unter diesem Festbetrag liegt, werden von den Krankenkassen ohne Zuzahlung erstattet.
Zudem besteht die Regelung, dass die GKV bei bestimmten Präparaten nicht mehr den Einzelpreis des jeweiligen Arzneimittels erstatten muss, sondern nur den Festbetrag, der für eine Gruppe von vergleichbaren Präparaten festgelegt wurde. Ist das verschriebene Medikament teurer, muss der Patient den Mehrpreis selbst zahlen plus der gesetzlichen Zuzahlung für den erstatteten Kostenanteil.
Zuzahlungen fallen ebenfalls bei einem Krankenhausaufenthalt an. Sie betragen 10 Euro pro Kalendertag, wobei die Zuzahlung nur für maximal 28 Tage pro Jahr geleistet werden muss. Dabei können mehrere Krankenhausaufenthalte in einem Jahr zusammengenommen werden, so dass die maximale Zuzahlung bei stationärer Behandlung 280 Euro pro Kalenderjahr beträgt.
Bei häuslicher Krankenpflege werden einmalig zehn Euro für die Verordnung fällig. Darüber hinaus sind 10 Prozent pro Tag als Eigenanteil zu tragen. Die Zuzahlung ist auf 28 Kalendertage pro Kalenderjahr begrenzt und wird nur bei Erwachsenen über 18 Jahren erhoben. Auch bei häuslicher Krankenpflege gilt die Obergrenze von 280 Euro pro Kalenderjahr. Zuzahlungen für Krankenhausaufenthalte werden bei der Obergrenze der Zuzahlung für häusliche Krankenpflege angerechnet.
Wenn die Kosten für eine Haushaltshilfe von der Krankenkasse übernommen werden, müssen Versicherte eine Zuzahlung in Höhe von 10 Prozent der anfallenden Kosten leisten. Die Grenzen liegen bei mindestens 5 und maximal 10 Euro pro Kalendertag. Diese Zuzahlungspflicht gilt für den gesamten Zeitraum, in dem eine Haushaltshilfe in Anspruch genommen wird.
Bei Hilfsmitteln müssen Versicherte eine Zuzahlung in Höhe von 10 Prozent des Abgabepreises leisten, wobei ebenfalls eine Ober- und Untergrenze von 10 und 5 Euro pro Verordnung gelten.
Die Höhe der Zuzahlungen für Rehabilitationsmaßnahmen hängt von der Maßnahme und vom jeweiligen Kostenträger ab.
Die Kosten für eine Schmerztherapie in einer Schmerzklinik übernimmt in der Regel jede gesetzliche Krankenkasse, da es sich um eine vertragsärztliche Leistung handelt. Allerdings können weitere Kosten (wie z. B. Zuzahlungen für Verordnungen) privat anfallen.
Die Kosten einer klassischen Körperakupunktur werden von allen gesetzlichen Krankenkassen, bei chronischen Schmerzen der Lendenwirbelsäule oder bei Kniegelenkarthrose, übernommen. Der Leistung wird vorausgesetzt, dass die Schmerzen seit mindestens sechs Monaten bestehen. In solchen Fällen haben gesetzlich Versicherte Anspruch auf bis zu zehn Akupunktursitzungen pro Krankheitsfall innerhalb von maximal sechs Wochen. Eine erneute Behandlung kann frühestens zwölf Monate nach Abschluss der letzten Akupunkturbehandlung erfolgen. Die Krankenkasse erstattet die Kosten nur, wenn die Behandlung von einem qualifizierten Arzt durchgeführt wird. Akupunktur bei einem Heilpraktiker wird nicht übernommen. Die Kosten sind dann privat zu leisten.
Wundrose – Was übernimmt die DFV?
Die ambulante Krankenzusatzversicherung DFV-AmbulantSchutz erstattet Ihnen gesetzlich vorgesehene Zuzahlungen für Arznei-, Verbands-, Heil- und Hilfsmittel und die Fahrtkosten im Rahmen einer ambulanten Behandlung. Der DFV-AmbulantSchutz bietet Ihnen zudem erweiterte Vorsorgeleistungen und steht Ihnen auch finanziell zur Seite, wenn eine schwere Krankheit festgestellt wird.
Im Falle einer Erkrankung warten Sie mit der Krankenhauszusatzversicherung DFV-KlinikSchutz Exklusiv nicht länger als 5 Tage auf einen Termin bei einem spezialisierten Facharzt.
Sie profitieren zudem von Chefarztbehandlung, Einbettzimmer, freier Krankenhauswahl und Krankenhaustagegeld bei einem stationären Klinikaufenthalt. Der DFV-KlinikSchutz macht Sie zum Privatpatienten im Krankenhaus inkl. Auslandskrankenversicherung.
Ambulante Zusatzversicherung
Die ambulante Zusatzversicherung übernimmt Kosten für Leistungen, die die gesetzliche Krankenversicherung nicht oder nur teilweise erstattet.
 © fotostorm
© fotostormFAQ – Häufige Fragen zur Wundrose
Ist Wundrose ansteckend?
Nein, Wundrose ist nicht ansteckend. Die bakterielle Infektion kann nicht von Mensch zu Mensch übertragen werden. Meist wird ein Erysipel durch Streptokokken verursacht, die einen kleinen Kratzer oder eine andere Wunde in der Haut als Eintrittspforte in tiefere Hautschichten nutzen. Häufig im Gesicht, am Bein oder anderen Körperstellen.
Ist Wundrose gefährlich?
In der Regel lässt sich die Erkrankung gut mit Antibiotika therapieren. Es ist jedoch wichtig, eine Wundrose rechtzeitig zu erkennen und zu behandeln, da sie sonst zu möglichen Komplikationen führen kann. Im Verlauf der Krankheit könnte sich die Infektion weiter im Körper ausbreiten und eine Blutvergiftung, Nierenentzündung und in seltenen Fällen (bei Wundrose im Gesicht) auch zu einer Hirnhautentzündung führen. Insbesondere Patienten mit anderen Grunderkrankungen oder geschwächtem Immunsystem sind gefährdet.
Woran erkennt man eine Wundrose?
Eine Wundrose erkennt man an der flächigen, glänzenden, scharf begrenzten Rötung des betroffenen Hautbereichs. Die Rötung zeigt sich meist mit flammen- oder zungenförmigen Ausläufern. Betroffene leiden zudem oft an Fieber, Schüttelfrost sowie einem allgemeinen Krankheitsgefühl. Der Arzt wird immer auch nach der Eintrittsstelle für die Bakterien suchen. Eintrittsorte für Krankheitserreger sind häufig kleine Wunden an Bein (Oberschenkel, Unterschenkel, Fuß) oder Gesicht. Da die Symptome der Wundrose auch für andere Krankheiten charakteristisch sein können, beispielsweise für eine Venenentzündung oder Phlegmone, sollte die Diagnose immer von einem Arzt gestellt werden.
Wie lange muss man bei Wundrose Antibiotika nehmen?
Die Behandlung mit Antibiotika erstreckt sich bei einem Erysipel (Wundrose) in der Regel über mindestens acht bis zehn Tage. Die Tabletten sollten in jedem Fall wie vom Arzt verordnet eingenommen werden. Wer häufiger an einer Wundrose erkrankt, kann die Anzahl der Rezidive unter Umständen reduzieren, wenn öfter in regelmäßigen Abständen Antibiotika eingenommen werden. Das genaue Vorgehen ist mit dem behandelnden Arzt zu besprechen.
Was kann man tun, wenn Wundrose immer wieder auftritt?
Wenn man wiederholt an Wundrose leidet, kann eine Langzeitgabe von Antibiotika sinnvoll sein. Patienten bekommen dann im Abstand von wenigen Monaten das Medikament als Tablette oder Spritze. So lässt sich eine Bakterieninfektion häufig rechtzeitig bekämpfen. Zudem ist es wichtig, die Hautbarriere zu stärken: nicht zu oft, nicht zu lang und nicht zu heiß duschen oder baden. Trockene Haut regelmäßig eincremen. Zur Hautreinigung besser Syndets anstatt Seife verwenden. Patienten mit Krampfadern, chronischer Venenschwäche oder Lymphödem sollten besonders auf Hautveränderungen achten und diese immer vom Arzt kontrollieren lassen.

Fazit
Die Wundrose (Erysipel) ist eine bakterielle Hautinfektion, meist verursacht durch Streptokokken, die sich rasch über Lymphbahnen und Unterhaut ausbreitet. Typische Symptome sind scharf begrenzte, gerötete und schmerzende Hautstellen, Schwellungen, Fieber und ein allgemeines Krankheitsgefühl. Eine schnelle antibiotische Behandlung ist entscheidend, ergänzt durch Bettruhe, Hochlagerung und gegebenenfalls Kompression. Unbehandelt kann die Erkrankung schwerwiegende Komplikationen wie Blutvergiftung oder Nierenentzündung verursachen. Zur Vorbeugung sind eine gesunde Hautbarriere, sorgfältige Wundpflege und die Behandlung von Grunderkrankungen wie Diabetes oder Durchblutungsstörungen wichtig.
- Dieser Artikel bezieht sich auf die folgenden Quellen
Cornely, O. A. (2023). Lymphödem und Erysipel: Die Sicht des Infektiologen. In Angewandte Lymphologie: Grundlagen-Alltag-Perspektiven (pp. 469-482). Berlin, Heidelberg: Springer Berlin Heidelberg. (Stand: 27.03.2024).
Dermanostic Hautarzt per App. Erysipel (Wundrose). (Stand: 27.03.2024).
Deutsche Haut- und Allergiehilfe e.V. Wundrose. (Stand: 27.03.2024).
Dissemond, J. (2021). Lymphangitis und Erysipel. In Klinische Angiologie (pp. 1-5). Berlin, Heidelberg: Springer Berlin Heidelberg. (Stand: 27.03.2024).
Gefäßmedizin München. Erysipel Behandlung. (Stand: 26.03.2024).
Kahl-Scholz, M., & Kahl-Scholz, M. (2020). … was kann das bei meiner Oma für eine komische Rötung sein, die immer größer wird?. Du studierst doch Medizin, sag mal... Alltagsbeschwerden einfach erklärt-Dermatologie, 105-111.(Stand: 27.03.2024).
Ludwig, M., & Ludwig, M. (2020). Entzündliche Lymphgefäßerkrankungen (Lymphangiitis, Erysipel). Facharztwissen Angiologie: zur Vorbereitung auf die Facharztprüfung, 241-243. (Stand: 27.03.2024).
München Klinik. Wundrose (Erysipel). (Stand: 27.03.2024).
Rehmus, W.E. (2023). Erysipel. MD, MPH, University of British Columbia. (Stand: 27.03.2024).
Stücker, M. (2023). Lymphödem und Erysipel: Die Sicht des Dermatologen. In Angewandte Lymphologie: Grundlagen-Alltag-Perspektiven (pp. 457-467). Berlin, Heidelberg: Springer Berlin Heidelberg. (Stand: 27.03.2024).
- Hinweis
Die Artikel im Ratgeber der Deutschen Familienversicherung sollen Ihnen allgemeine Informationen und Hilfestellungen rund um das Thema Gesundheit bieten. Sie sind nicht als Ersatz für eine professionelle Beratung gedacht und sollten nicht als Grundlage für eine eigenständige Diagnose und Behandlung verwendet werden. Dafür sind immer Mediziner zu konsultieren.
Unsere Inhalte werden auf Basis aktueller, wissenschaftlicher Studien verfasst, von einem Team aus Fachärzten und Redakteuren erstellt, dauerhaft geprüft und optimiert.
Alle Angaben ohne Gewähr.