Jetzt Einbettzimmer & Chefarzt sichern!
Eine Krankenhauszusatzversicherung ist der perfekte Schutz für alle, die im Ernstfall mehr als nur das Standardprogramm erwarten.
 © Shutterstock Fizkes
© Shutterstock FizkesFalls Sie bei einer anderen Person Herzinfarkt-Symptome erkennen:

Eine Krankenhauszusatzversicherung ist der perfekte Schutz für alle, die im Ernstfall mehr als nur das Standardprogramm erwarten.
Herzinfarkt (auch Myokardinfarkt oder Herzmuskelinfarkt) bezeichnet ein lebensbedrohliches Ereignis, das durch einen plötzlichen Verschluss eines Herzkranzgefäßes verursacht wird.
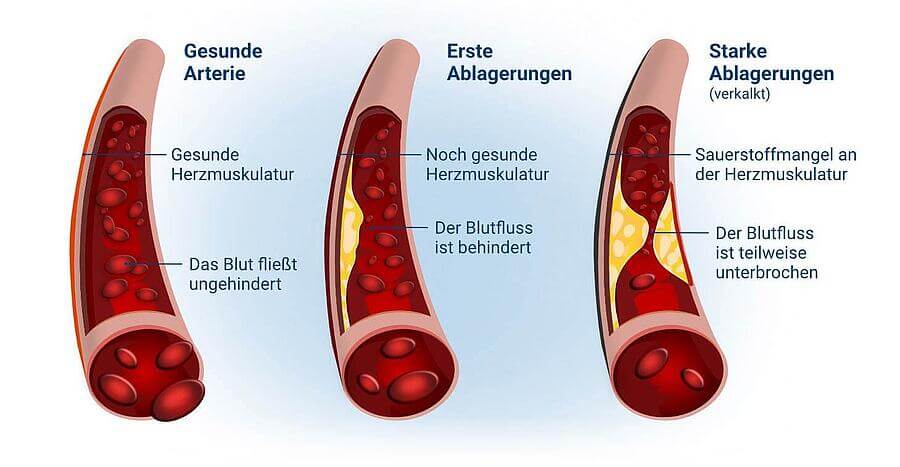
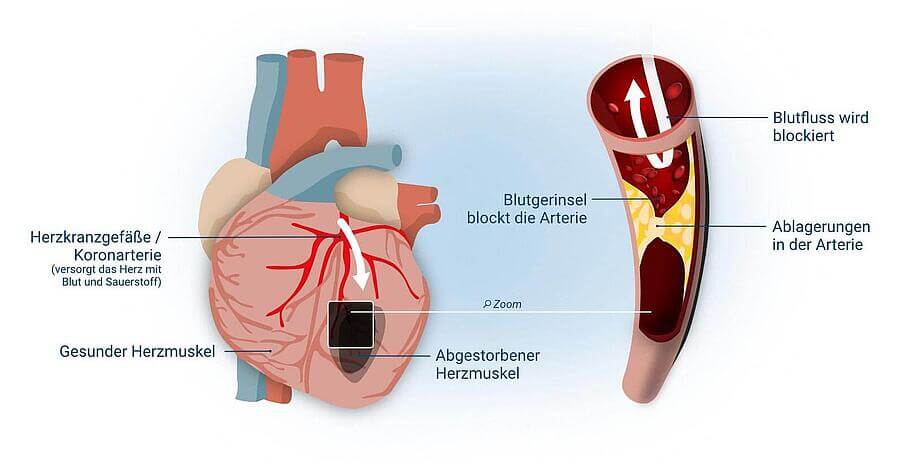
Wenn eines der drei großen Herzkranzgefäße (Koronararterien) verschließt, wird ein Teil des Herzmuskels nicht mehr mit Sauerstoff und Nährstoffen versorgt. Wird das Gefäß nicht innerhalb kurzer Zeit wieder geöffnet, stirbt das Muskelgewebe, das von der Blutzufuhr abgeschnitten ist, ab. Das betroffene Gewebe wird als Infarkt bezeichnet. Je größer das verschlossene Gefäß, desto größer auch der Infarkt.
Männer erkranken häufiger an den verbreitetesten Herzkrankheiten als Frauen, allerdings ist die Sterblichkeit bei Frauen insgesamt höher.
Das Herz wird von zwei großen Herzkranzarterien versorgt, die mit der Hauptschlagader verbunden sind. Die Herzrückwand wird in den meisten Fällen durch das rechte Herzkranzgefäß versorgt. Die linke Arterie ist für die Versorgung der Herzvorderwand zuständig.
Ist die linke Herzarterie verstopft, handelt es sich um einen Vorderwandinfarkt. Bei einem Hinterwandinfarkt liegt eine Verengung in der rechten Herzarterie vor. Die Unterscheidung bezieht sich also auf den Entstehungsort und definiert, ob das Herzmuskelgewebe der Herzvorder- oder der Herzhinterwand von einer Sauerstoffunterversorgung betroffen ist.
Die Ursachen für einen Infarkt des Herzens liegen zum einen im Lebensstil der Betroffenen und sind zum anderen oft genetisch bedingt. Das Herzinfarkt-Risiko steigt insbesondere durch:
Erhöhtes Cholesterin und ein zu hoher Blutzucker setzen sich als Ablagerungen in den Herzgefäßen fest und schädigen diese. So entstehen lokale Entzündungen, die vernarben können. Ist der Blutdruck dauerhaft zu hoch, trägt dies zu Veränderungsprozessen an den Herzgefäß-Wänden bei. In der Folge muss das Herz stärker pumpen, um das Blut durch die verengten Gefäße zu transportieren und ist dadurch größeren Belastungen ausgesetzt. Rauchen fördert die Arterienverkalkung (Arteriosklerose), schädigt ebenfalls die Blutgefäße und erhöht das Risiko, Blutgerinnsel zu bilden.
Übergewicht und Bewegungsmangel erhöhen das Risiko, an Typ-2-Diabetes oder Bluthochdruck zu erkranken. Zudem geht Übergewicht oft mit einer ungesunden, cholesterinreichen Ernährung einher.
Bereits im Rettungswagen untersucht der Notarzt die Herzströme des Patienten mittels eines Elektrokardiogramms (EKG). Bestimmte Auffälligkeiten können auf einen Herzinfarkt hinweisen und werden anhand der EKG-Kurve ermittelt. Ausschlaggebend ist dabei vor allem der Kurvenabschnitt „ST-Strecke“. Ihr Verlauf ist oft typisch verändert (sog. ST-Hebungsinfarkt). Ein Infarkt kann allerdings auch ohne eindeutige ST-Hebung vorliegen. Im EKG ist zudem erkennbar, ob der Herzinfarkt zu Herzrhythmusstörungen geführt hat.
Bei einem akuten Herzinfarkt sterben Zellen des Herzmuskels ab und geben bestimmte Eiweißstoffe (Enzyme) ins Blut ab. Somit verändert sich der Anteil der sogenannten Herzenzyme im Blut (u. a. Troponin T, CK-MB). Die entnommene Blutprobe wird auf diese Enzyme hin untersucht. Erhöhte Werte sprechen für einen Herzinfarkt.
Doch auch wenn EKG und Blutwerte keine eindeutigen Indizien für einen Herzinfarkt geben, kann er vorliegen. Die Untersuchungen werden in solchen Fällen nach einer oder drei Stunden wiederholt, weil sich Auswirkungen des Herzinfarkts teilweise erst verzögert in EKG und Blutwerten zeigen.
Neben EKG und Bluttests können zusätzliche Untersuchungen notwendig sein:
Durch den Herzinfarkt kann der Herzmuskel geschwächt sein. Die Echokardiografie ist eine Ultraschalluntersuchung des Herzens, mit der eine Herzschwäche (Herzinsuffizienz) festgestellt werden kann. Der Arzt prüft dabei, ob das Herz noch ausreichend Blut in den Körper pumpen kann.
Die Herzkatheter-Untersuchung dient dazu, die verengten oder ganz verschlossenen Herzkranzgefäße mittels Kontrastmittel sichtbar zu machen (Koronarangiografie). Zudem kann der Kardiologe während der Herzkatheter-Untersuchung den Herzinfarkt auch direkt behandeln, indem er das Gefäß bspw. mithilfe eines Ballons dehnt.
Bei einem unkomplizierten Verlauf halten sich Herzinfarkt-Patienten zwischen 7 und 14 Tagen im Krankenhaus auf. Danach erfolgt eine Anschlussheilbehandlung in einer Rehabilitationsklinik oder einem ambulanten Therapiezentrum. Im Rahmen dieser Behandlung durchlaufen Betroffene Bewegungstherapie, Gesundheitserziehung und psychische Stabilisierung. Zudem empfiehlt sich die Teilnahme an ambulanten Herzgruppen, um die Wiedereingliederung ins Alltags- und Berufsleben zu erleichtern.
Nach einem überstandenen Herzinfarkt sollte sich jeder Betroffene regelmäßig von einem Internisten bzw. Kardiologen durchchecken lassen.
Sobald der Notarzt eingetroffen ist, werden noch vor Ort folgende Erstmaßnahmen eingeleitet:
Mitterweile kann eine Reperfusion auch noch nach bis zu 72h erfolgen. Man unterscheidet hierbei einen Herzinfarkt mit ST-Streckenhebungen (unbedingt innerhalb von 90 Minuten) und ohne ST-Hebungen (bis zu 72 h). Die Leitlinien hierzu haben sich in den letzten Jahren geändert.
Ist eine kardiologische Abteilung mit einem Herzkatheterlabor vorhanden, erfolgt eine Koronarangiografie mit Ballondilatation/PTCA und Stentimplantation. Dabei wird, nach Aufdehnung der Herzkranzgefäße, eine Gefäßstütze aus Edelstahl (=Stent) an der Engstelle platziert, um einen erneuten Verschluss zu verhindern.
Ist die dafür notwendige Ausstattung in der Klinik nicht vorhanden, kann noch innerhalb von 12 Stunden eine Fibrinolyse durchgeführt werden. Ziel ist es, mit intravenös verabreichten Medikamenten (Fibrino- bzw. Thrombolytika) das Blutgerinnsel aufzulösen, so dass die Durchblutung des Gefäßes wieder funktioniert. Innerhalb der darauffolgenden 2–24 Stunden sollte dann eine Verlegung in ein kardiologisches Zentrum zur Koronarangiographie erfolgen.
Nach erfolgreicher Akuttherapie werden Patienten für 2–3 Tage auf der Intensivstation überwacht. Dabei erfolgt ein kontinuierliches Monitoring von EKG und Blutdruck. Zudem werden Betroffene unter krankengymnastischer Anleitung allmählich mobilisiert.
Während der akuten Phase erhalten Patienten meistens mehrere Medikamente. Opiate (z. B. Morphin) wirken gegen die Schmerzen. Sauerstoffbeatmung und Nitrate verbessern die Versorgung des Herzmuskels. Acetylsalicylsäure (ASS) beugt der Bildung von Blutgerinnseln vor. Teilweise kommen, begleitend zu Koronarangiografie, PTCA und Lysetherapie, weitere gerinnungs- und entzündungshemmende Medikamente wie Clopidogrel, Glykoprotein-IIb/IIIa-Antagonisten oder Heparin zum Einsatz. Auch Betablocker, ACE-Hemmer und andere Substanzen können in der medikamentösen Therapie hilfreich sein.
In der Langzeitbehandlung werden vor allem Acetylsalicylsäure, Clopidogrel, Betablocker, Statine (Cholesterinsenker) und ACE-Hemmer verschrieben.
Zudem raten Fachleute allen Patienten dazu, sich jährlich gegen Grippe impfen zu lassen.
Eine Bypass-Operation ist notwendig, wenn die Verengung an einer ungünstigen Stelle liegt oder so ausgedehnt ist, dass eine Ballondilatation oder eine Stentsetzung nicht mehr helfen. Der Eingriff ist schwerwiegend. Neben den üblichen Risiken einer OP kann es während des Eingriffs zu Herzrhythmusstörungen kommen. Mitlerweile gilt die Bypass-OP jedoch als Routine-Behandlung und ist in Deutschland einer der am häufigsten durchgeführten herzchirurgischen Eingriffe.
Mit einem Bypass können Gefäßengstellen überbrückt werden. Der Blutfluss wird durch eine körpereigene Ader, die an anderer Stelle entnommen wurde, oder durch Gefäße aus künstlichem Material umgeleitet. Das überbrückende Blutgefäß bezeichnet man als Bypass.
Beim klassischen Bypass wird der Brustkorb geöffnet. Dem Patienten wird unter Vollnarkose ein gesundes Gefäß bspw. die Beinvene oder eine Arterie aus der Brustwand entnommen. Daraufhin wird das Brustbein durchtrennt und das Herz kurze Zeit stillgelegt. Der Körper wird währenddessen über die Herz-Lungen-Maschine mit sauerstoffreichem Blut versorgt.
Jenseits der Verengung wird die Herzkranzarterie zirka drei Millimeter weit geöffnet. An diese Stelle näht der Chirurg ein Ende der Umgehungsader an, während das andere Ende direkt an die Aorta oder an eine der beiden Armschlagadern angeschlossen wird. So ist die Umleitung gewährleistet und das Herzmuskelgewebe hinter der Engstelle wird wieder ausreichend mit Blut versorgt.
Der klassische Bypass birgt mehr Risiken als der Bypass mittels Schlüsselloch-Chirurgie (Endoskopische Chirurgie). Dabei sind nur einige kleine Schnitte zwischen den Rippen notwendig, um geschädigte Herzkranzgefäße zu überbrücken. Das Herz muss während dieser Operation zudem nicht an die Herz-Lungen-Maschine angeschlossen werden. Der Arzt arbeitet am schlagenden Herzen. Das belastet den Patienten wesentlich weniger.
Bei vielen Herz-Erkrankungen bietet die Homöopathie gute Möglichkeiten, die konventionelle Therapie zu unterstützen. Die Verträglichkeit der Herzmedikamente kann mit homöopathischen Mitteln verbessert werden.
Zur Nachbehandlung eines Herzinfarktes eignet sich, zusätzlich zur konventionellen Therapie, beispielsweise Myrtillocactus D2 (Heidelbeerkaktus).
Jedes Medikament und homöopathische Mittel sollten Sie mit dem behandelnden Arzt besprechen, da es zu Medikamenteninteraktionen kommen kann.
Nach einem Herzinfarkt ist Rauchen tabu. Neben einer Verhaltenstherapie oder Hypnose, kann Akupunktur ebenfalls dabei helfen, das Rauchen endgültig aufzugeben. Rauchen ist eine Sucht und bringt beim Abgewöhnen entsprechende Entzugserscheinungen mit sich. Diese lassen sich mit Akupunktur in den Griff bekommen. Nervosität, Überreiztheit und geminderte Konzentrationsfähigkeit lassen sich so gut mildern.
Nach einem akuten Infarkt sollte langsam, mit sehr viel Bedacht und unter ärztlicher Kontrolle mit körperlicher Anstrengung begonnen werden. Hierzu sind keine bestimmten Herzsport-Übungen notwendig. Mehr Bewegung kann im Alltag beginnen:
Achten Sie auf Ihren Cholesterinspiegel und nehmen Sie wenig tierische Fette zu sich. Besprechen Sie gegebenenfalls weitere Maßnahmen mit Ihrem Arzt.
Bei alten Menschen fehlen im Notfall oft typische Anzeichen, so dass der Herzinfarkt in vielen Fällen nicht gleich als solcher erkannt wird. Einige Patienten über 65 Jahre haben bei einem Herzinfarkt keine Brustschmerzen. Besonders im Alter sollte daher auf eine gute Prophylaxe geachtet werden, damit dem Körperverschleiß zeitlich entgegengewirkt werden kann. Ältere Menschen sollten Ihre Blutfettwerte regelmäßig überprüfen lassen und besonders auf eine gesunde Ernährung achten.
Kinder, deren Eltern schon mal einen Herzinfarkt erlitten, haben im Vergleich zu nicht vorbelasteten Kindern ein deutlich erhöhtes Risiko, zu erkranken.
Zudem kann Übergewicht schon bei Kindern die Grundlage für spätere Erkrankungen wie etwa Herzinfarkt oder Diabetes Typ II bereiten. Bei korpulenten 8- bis 15-Jährigen findet man bereits Verdickungen an den Blutgefäßen. Starkes Übergewicht schadet somit schon im Kindesalter Herz und Gefäßen und führt zu einem deutlich höheren Risiko für Herzinfarkt und Schlaganfall.
Bei Frauen besteht während der Schwangerschaft ein erhöhtes Herzinfarktrisiko. Vor allem im letzten Schwangerschafts-Drittel sind mögliche Folgen fatal. Aufgrund der Hormonveränderung, die Frauen während der Schwangerschaft durchmachen, ist das Herzinfarktrisiko drei- bis viermal höher als bei nicht-schwangeren Frauen der gleichen Altersgruppe. Herzinfarkte sind dennoch in der Schwangerschaft sehr selten, jedoch nimmt die Wahrscheinlichkeit mit zunehmendem Alter in der Schwangerschaft zu.
Die ambulante Krankenzusatzversicherung DFV-AmbulantSchutz erstattet Ihnen gesetzlich vorgesehene Zuzahlungen für Arznei-, Verbands-, Heil- und Hilfsmittel und die Fahrtkosten im Rahmen einer ambulanten Behandlung. Der DFV-AmbulantSchutz bietet Ihnen zudem erweiterte Vorsorgeleistungen und steht Ihnen auch finanziell zur Seite, wenn eine schwere Krankheit festgestellt wird.
Im Falle einer Erkrankung warten Sie mit der Krankenhauszusatzversicherung DFV-KlinikSchutz Exklusiv nicht länger als 5 Tage auf einen Termin bei einem spezialisierten Facharzt.
Sie profitieren zudem von Chefarztbehandlung, Einbettzimmer, freier Krankenhauswahl und Krankenhaustagegeld bei einem stationären Klinikaufenthalt. Der DFV-KlinikSchutz macht Sie zum Privatpatienten im Krankenhaus inkl. Auslandskrankenversicherung.
Das hängt davon ab, wie stark der Herzinfarkt war. Bei einem Herzinfarkt, ohne besondere Komplikationen, kann man oft schon nach einer Woche wieder nach Hause. In ausgeprägten Fällen kann es 3 Wochen dauern, bis man das Krankenhaus verlassen darf. Für die Länge des Klinikaufenthalts ist vor allem entscheidend, wie stark das Herz in Mitleidenschaft gezogen wurde und wie schnell es nach dem akuten Ereignis wieder normal arbeitet.
Wann Betroffene wieder ins Arbeitsleben zurückkehren können, hängt vor allem von den Belastungen am Arbeitsplatz ab. In manchen Fällen kann man die Arbeit schon nach 2–3 Wochen wiederaufnehmen. Bei einer körperlich bzw. psychisch sehr belastenden Tätigkeit kann es auch 4–6 Wochen dauern.
Angina pectoris-Beschwerden sind Schmerzen in der Brust, die häufig als dumpf, einschnürend oder drückend und teilweise als brennend empfunden werden. Sie beruhen auf einer Durchblutungsstörung der Herzkranzgefäße und Minderversorgung des Herzmuskels. Sie sind ein typisches Symptom der Koronaren Herzkrankheit (KHK). Jeder Angina pectoris Anfall kann jedoch auch ein Herzinfarkt sein.
Der Begriff akutes Koronarsyndrom bezeichnet diverse Herz-Kreislauf-Erkrankungen, die durch den Verschluss oder die Verengung eines Herzkranzgefäßes entstehen. Dazu zählen auch die beiden Hauptformen des Herzinfarkts, der Nicht-ST-Hebungsinfarkt (NSTEMI) und der ST-Hebungsinfarkt (STEMI). Unbehandelt kann ein akutes Koronarsyndrom zum plötzlichen Herztod führen.
Bei einem Herzinfarkt (auch Myokardinfarkt, Herzschlag oder Herzanfall) handelt es sich um eine lokale Durchblutungsstörung. Durch die Verengung eines Herzkranzgefäßes wird der Herzmuskel nicht mehr ausreichend mit Sauerstoff und Nährstoffen versorgt.
Der Schlaganfall (auch Gehirnschlag, Apoplex) entsteht durch eine plötzlich auftretende Minderdurchblutung eines Teils des Gehirns. In der Folge wird das Gehirn nicht ausreichend mit Sauerstoff und Nährstoffen versorgt.

Ein Herzinfarkt (Myokardinfarkt) entsteht in der Regel durch einen plötzlichen Verschluss der Herzkranzgefäße infolge von Arteriosklerose und einem Blutgerinnsel, was zu Sauerstoffmangel im Herzmuskel führt. Typische Warnzeichen sind anhaltende oder starke Brustschmerzen mit Engegefühl, die in Arme, Schulter, Rücken oder Kiefer ausstrahlen, begleitet von Atemnot, Übelkeit, Schweißausbrüchen und Angst. Die Diagnose basiert auf einem EKG (z. B. ST‑Hebung) und Bluttests wie Troponin, um die Schwere des Infarkts abzuklären. Die Akutbehandlung zielt auf eine rasche Wiedereröffnung verschlossener Gefäße – höchste Priorität hat die möglichst frühe Hilfe. Anschließend folgen medikamentöse Sekundärprophylaxe, Rehabilitation und nachhaltige Lebensstilanpassungen (Rauchstopp, Bewegung, Ernährung), um das Risiko für ein erneutes Ereignis zu minimieren.
Die Artikel im Ratgeber der Deutschen Familienversicherung sollen Ihnen allgemeine Informationen und Hilfestellungen rund um das Thema Gesundheit bieten. Sie sind nicht als Ersatz für eine professionelle Beratung gedacht und sollten nicht als Grundlage für eine eigenständige Diagnose und Behandlung verwendet werden. Dafür sind immer Mediziner zu konsultieren.
Unsere Inhalte werden auf Basis aktueller, wissenschaftlicher Studien verfasst, von einem Team aus Fachärzten und Redakteuren erstellt, dauerhaft geprüft und optimiert.
Alle Angaben ohne Gewähr.
Sie benutzen einen veralteten Browser.
Dieser wird von uns nicht mehr unterstützt.
Browser-Alternativen finden Sie unter anderem hier: