Bestens abgesichert im Krankenhaus
Überzeugen Sie sich vom DFV-KlinikSchutz Exklusiv– ausgezeichnet von Stiftung Warentest (04/2026) mit der Note „SEHR GUT“ (1,5).
 © nechaevkon
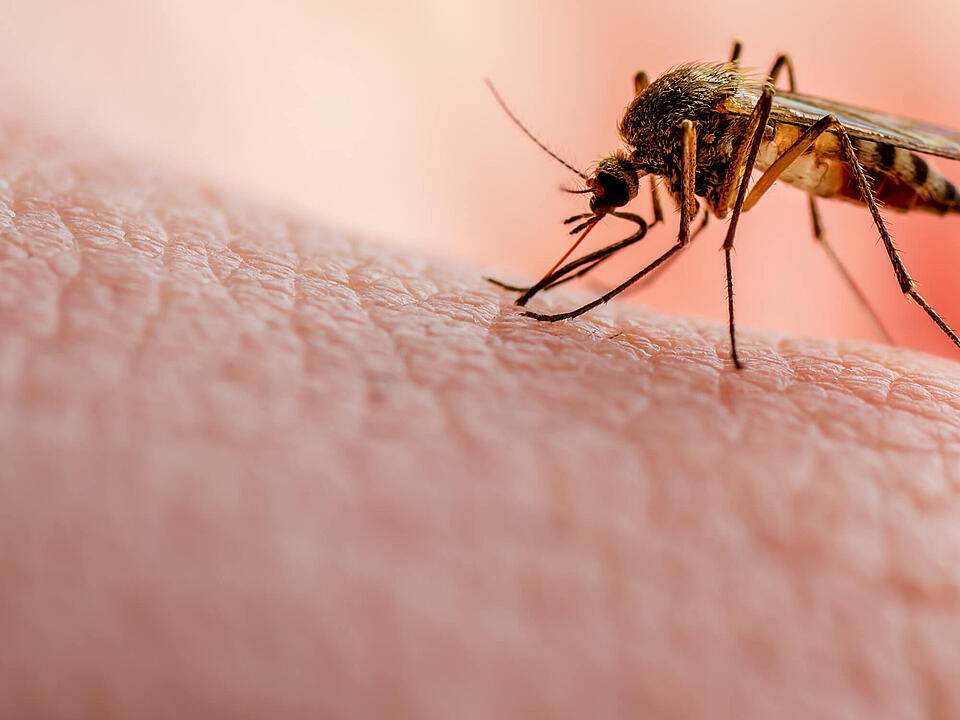
© nechaevkonMalaria ist eine durch Plasmodien verursachte Tropenkrankheit, die über Anopheles-Mücken übertragen wird und weltweit Millionen betrifft.
Die gefährlichste Form ist Malaria tropica, daneben gibt es tertiana, quartana und quotidiana.
Typische Symptome sind Fieber, Schüttelfrost, Glieder- und Kopfschmerzen sowie Magen-Darm-Beschwerden.
Schutz bieten Mückenschutz und vorbeugende Medikamente, da kein vollständiger Impfschutz existiert.
Malaria ist eine ernstzunehmende Tropenkrankheit, die vor allem in warmen Regionen der Welt verbreitet ist und unbehandelt gefährlich werden kann:
Typische Symptome:
Weitere wichtige Fakten:
Zahlen:
Malaria tritt weltweit in tropischen und zahlreichen subtropischen Regionen auf, außer in Australien. Dabei kommt die übergroße Mehrheit der Erkrankungen in Afrika vor. Meist handelt es sich hier um Malaria tropica. Ein gewisses Ansteckungsrisiko besteht aber auch in Mittelamerika, Südamerika und Südostasien. Nur selten erfolgt die Infektion dagegen in Ländern des Nahen Ostens. Im Rahmen der Klimaerwärmung hat sich die Anopheles-Mücke inzwischen auch im Süden Europas angesiedelt. Erste Malaria-Fälle wurden bereits in Spanien und Griechenland registriert. Es handelt sich dabei um die meist harmlose Variante Malaria tertiana. Fünf verschiedene Arten des Einzellers der Gattung Plasmodium können beim Menschen eine Malaria-Erkrankung auslösen. Schwere und Verlauf stellen sich je nach Erreger sehr unterschiedlich dar.
Alle Malaria-Formen werden von einzelligen Parasiten, den sogenannten Plasmodien, ausgelöst. Sie leben in den Speicheldrüsen und dem Darm der Anopheles-Mücke. Durch Mückenstiche gelangen die Parasiten in den Blutkreislauf des Menschen. Die Einzeller besiedeln die Leber und vermehren sich dort. Anschließend befallen sie in großer Zahl die roten Blutkörperchen der Infizierten. Auch hier vermehren sich die Erreger und zerstören dabei die betroffenen roten Blutkörperchen. Bei einem weiteren Mückenstich kann ein parasitenfreies Mückenweibchen (nur die Weibchen saugen Blut) den Erreger aufnehmen und die Krankheit nun ihrerseits weiterverbreiten. Neben diesem klassischen Ansteckungsweg kann der Parasit auch vom Blut einer Schwangeren über die Plazenta auf das ungeborene Kind übergehen. Ein weiteres, wenn auch geringes, Risiko für eine Infektion stellen Bluttransfusionen und die Verwendung benutzter Injektionsbestecke oder kontaminierter Infusionsnadeln dar.

Überzeugen Sie sich vom DFV-KlinikSchutz Exklusiv– ausgezeichnet von Stiftung Warentest (04/2026) mit der Note „SEHR GUT“ (1,5).
Die klinischen Zeichen der Malaria erinnern zunächst an eine gewöhnliche Grippe. Die Patienten klagen über Gliederschmerzen, auch Fieber und Kopfschmerzen stellen sich ein. Dazu können noch Schwindel sowie Magen-Darm-Beschwerden wie Übelkeit, Erbrechen und Durchfall kommen. Malaria ist begleitet von einem ausgeprägten Gefühl des Krankseins. Schwere Malaria kann zu lebensbedrohlichen Komplikationen führen. Bei den vier Malaria-Formen Malaria tropica, Malaria tertiana, Malaria quartana und Malaria quotidiana gibt es aber deutliche Unterschiede, was Symptome und Kankheitsverlauf betrifft:
Wer nach dem Urlaub oder einem beruflichen Aufenthalt in einer Region mit Malaria-Risiko grippetypische Symptome zeigt, sollte unverzüglich einen erfahrenen Arzt oder einen Facharzt (Tropenmediziner) aufsuchen. Dies gilt auch, wenn der Auslandsaufenthalt eine längere Zeit zurückliegt. Malaria kann mit einer Verzögerung von mehreren Monaten ausbrechen. Normalerweise liegt die Inkubationszeit aber bei neun bis 14 Tagen. Der Arzt wird zur Diagnostik Blut abnehmen und untersuchen. Unter dem Mikroskop lassen sich vorhandene Plasmodien innerhalb der roten Blutkörperchen erkennen. Die sicherste Nachweismethode nennt man den "dicken Tropfen". Durch Eintrocknen der Blutprobe wird beim "dicken Tropfen" die Erregerdichte erhöht und so die Diagnostik erleichtert. Die parallel erhobenen Blutwerte geben ergänzende Hinweise auf die Krankheitsentwicklung. Wegen der begrenzten Zuverlässigkeit wird ein Malaria-Schnelltest dagegen nur in Ausnahmefällen vorgenommen. Sicherer, aber langwieriger ist der Nachweis der DNA des Parasiten im Blut der Patienten.
Im Rahmen der Anamnese lässt sich der Arzt alle Krankheitssymptome genau beschreiben und erkundigt sich, ob im Vorfeld Maßnahmen zur Malariaprophylaxe ergriffen wurden. Er misst die Körpertemperatur und den Blutdruck. Mit einem gezielten Druck auf die Bauchdecke stellt er fest, ob Milz und Leber spürbar vergrößert sind. Um eventuelle Komplikationen auszuschließen, können auch weitere Organuntersuchungen notwendig sein. Anhand der ermittelten Symptome wird der Arzt eingrenzen, welche der vier Malaria-Arten beim Patienten vorliegt. Das ist wichtig für die optimale medizinische Versorgung.
Hierzulande plant man vorbeugende Maßnahmen gegen Malaria meist im Vorfeld einer Urlaubs- beziehungsweise Dienstreise in tropische oder subtropische Klimazonen. Dabei sind alle Formen des Mückenschutzes als sinnvolle und wirksame Prophylaxe im Reiseland geeignet: Mückengitter an den Fenstern, imprägnierte Moskitonetze, Insektizide in den Aufenthaltsräumen, hochgeschlossene, feste Kleidung und Behandlung unbedeckter Hautpartien mit Anti-Mücken-Duftstoffen. Speziell für die dämmerungsaktive Anopheles-Mücke gilt der Tipp, abends und nachts geschützte Innenräume so selten wie möglich zu verlassen. Diese einfache Vermeidungstaktik senkt das Malaria-Risiko erheblich.
Derzeit gibt es noch keine Impfung gegen Malaria. Es sind aber verschiedene Medikamente zur Vorbeugung verfügbar, mit denen sich das Erkrankungsrisiko senken lässt. Für eine gute Wirksamkeit muss die vorgesehen Anwendung allerdings diszipliniert eingehalten werden. Die Auswahl des geeigneten Präparats sollte unbedingt in Rücksprache mit einem Arzt erfolgen. Der kann auch ein entsprechendes Medikament für die Reiseapotheke empfehlen, das im Fall eines Infektionsverdachtes einzunehmen ist. Detaillierte und aktuelle Informationen zum Malaria-Risiko im Reiseland bieten die Internetseiten des Robert Koch-Instituts sowie des Auswärtigen Amtes.
Die Malariabehandlung hängt von Art, Schwere und Patientenzustand ab. Bei Verdacht ist sofortige Abklärung und gegebenfalls eine Krankenhausaufnahme wichtig. Die Therapie erfolgt mit speziellen Medikamenten, angepasst an Erreger, Resistenzlage und Alter. Besonders bei Malaria tropica ist ein früher Therapiebeginn lebensrettend. Leichte Fälle können oft ambulant behandelt werden, schwere erfordern Überwachung im Krankenhaus. Komplikationen wie Blutarmut oder Organversagen müssen früh erkannt und behandelt werden. Durch individuelle Therapie nach Leitlinien lässt sich die Prognose meist deutlich verbessern.
Die Heilungschancen bei Malaria sind sehr gut, wenn die Krankheit früh erkannt und gezielt behandelt wird. Besonders bei Malaria tropica ist eine schnelle Therapie lebenswichtig, da sie unbehandelt oft tödlich verläuft. In Ländern mit guter medizinischer Versorgung liegt die Sterblichkeit unter ein Prozent. Eine Behandlung durch erfahrene Ärzte und die Berücksichtigung von Erreger und Resistenzlage sind entscheidend. Nach Aufenthalten in Risikogebieten sollten bei Symptomen sofort ärztliche Hilfe gesucht werden. Prävention bleibt wichtig, um eine Infektion zu vermeiden.
Erkranken Kinder an Malaria, besteht ein höheres Risiko für schwere Krankheitsverläufe als bei Erwachsenen. Auch die Gefahr, an der Infektionskrankheit zu sterben, ist höher. Eltern sollten daher unnötige Familienreisen in ein Malariagebiet vermeiden. Dies gilt ebenso für Schwangere, denn eine Malaria-Infektion kann in seltenen Fällen auf das Ungeborene übertragen werden.
Neben den klassischen Malaria-Symptomen kann bei Schwangeren zusätzlich eine erhöhte Neigung zur Unterzuckerung auftreten. Im Gegensatz zu anderen Krankheitserregern, die die schützende Plazenta der schwangeren Frau nicht überwinden können, ist eine Malaria-Infektion des ungeborenen Kindes nicht ausgeschlossen. Die krankheitsauslösenden Plasmodien können vom Blut der Mutter auf den Fötus übergehen. Malaria-Erkrankungen sind bei Neugeborenen daher nicht ausgeschlossen. Werdende Mütter sollten vor einer Reise in ein Land mit Malaria-Risiko den behandelnden Arzt zu Rate ziehen.
Jeder Krankheit ist in der Medizin ein eigener ICD-Code zugeordnet. Die Abkürzung ICD (englisch) steht dabei für International Statistical Classification of Diseases and Related Health Problems. Das Klassifizierungssystem ist weltweit anerkannt und eines der wichtigsten für medizinische Diagnosen. So wird beispielsweise eine Malaria tropica durch Plasmodium falciparum unter dem ICD-Code B50.0 erfasst. Häufig hilft die Eingabe dieses Codes auch bei der Recherche im Internet weiter.
Im Internet gibt es viele Anbieter von Arztportalen. Eines ist beispielsweise die Arzt-Auskunft der Stiftung Gesundheit. Sie beinhaltet teilweise einen Patientenzufriedenheitsscore und verfügt in der Regel über aktuelle postalische Daten. Einzusehen ist sie unter www.arzt-auskunft.de. Auf der Suche nach einem Arzt, der sich mit der Behandlung von Malaria auskennt und dessen Praxis in Wohnortnähe ist, kann man hier zielführend recherchieren
Für die Suche nach einem geeigneten Krankenhaus bei Malaria helfen Vergleichsportale wie weisse-liste.de, kliniken.de oder krankenhaus.de.
Besonders umfangreich ist kliniken.de: Dort lassen sich Kliniken gezielt nach Krankheiten filtern. Über den Bereich „Krankheiten und Diagnosen“ (ICD-10) kann man Malaria auswählen und erhält eine Liste spezialisierter Krankenhäuser – sortiert nach Erfahrung und Fallzahlen
Gesetzlich Versicherte haben Anspruch auf medizinische Versorgung, müssen aber meist Zuzahlungen leisten. Diese betragen in der Regel 10 % der Kosten, mindestens 5 € und höchstens 10 € pro Leistung. Bei sehr günstigen Leistungen wird nur der tatsächliche Preis gezahlt. Bei Medikamenten gelten die gleichen Regeln. Krankenkassen erstatten oft nur einen festgelegten Betrag. Ist ein Medikament teurer, muss der Patient die Differenz selbst zahlen. Günstige Präparate können zuzahlungsfrei sein.
Auch im Krankenhaus fallen Zuzahlungen an: 10 € pro Tag, maximal für 28 Tage im Jahr. Ähnliche Regelungen gelten für häusliche Pflege. Für Hilfsmittel und Haushaltshilfen ist ebenfalls ein Eigenanteil vorgesehen. Die Höhe variiert je nach Leistung. Besondere Leistungen wie Schmerztherapien werden meist übernommen. Akupunktur wird unter bestimmten Voraussetzungen bezahlt – jedoch nur bei ärztlicher Behandlung.
Die ambulante Krankenzusatzversicherung DFV-AmbulantSchutz erstattet Ihnen gesetzlich vorgesehene Zuzahlungen für Arznei-, Verbands-, Heil- und Hilfsmittel und die Fahrtkosten im Rahmen einer ambulanten Behandlung. Der DFV-AmbulantSchutz bietet Ihnen zudem erweiterte Vorsorgeleistungen und steht Ihnen auch finanziell zur Seite, wenn eine schwere Krankheit festgestellt wird.
Im Falle einer Erkrankung warten Sie mit der Krankenhauszusatzversicherung DFV-KlinikSchutz Exklusiv nicht länger als 5 Tage auf einen Termin bei einem spezialisierten Facharzt.
Sie profitieren zudem von Chefarztbehandlung, Einbettzimmer, freier Krankenhauswahl und Krankenhaustagegeld bei einem stationären Klinikaufenthalt. Der DFV-KlinikSchutz macht Sie zum Privatpatienten im Krankenhaus inkl. Auslandskrankenversicherung.
Überzeugen Sie sich von ausgezeichneten Leistungen zum fairen Preis. Der DFV-KlinikSchutz bietet Ihnen:
 © Artmim
© ArtmimDie meisten Fälle von Malaria treten in Afrika auf. 90 Prozent der Erkrankungen werden in Ländern diagnostiziert, die südlich der Sahara liegen. Eine Ausnahme stellen die afrikanischen Hochlandregionen dar. Hier kann sich wegen des kühleren Klimas die übertragende Anopheles-Mücke nicht dauerhaft halten. Damit entfällt die Malaria-Gefahr. Aber auch in einigen Ländern Asiens und Amerikas besteht ein gewisses Ansteckungsrisiko. Prinzipiell können alle Regionen in den Tropen und Subtropen zum Malariagebiet werden.
Eine direkte Ansteckung von Mensch zu Mensch gibt es in der Schwangerschaft. Eine werdende Mutter kann ihr ungeborenes Kind über die Blutversorgung der Plazenta mit dem Erreger anstecken. Ansonsten kann nur der unmittelbare Kontakt des eigenen Blutes mit dem Blut von Erkrankten eine Malaria auslösen, zum Beispiel bei einer Bluttransfusion oder bei der Verwendung von benutzten Spritzen und Kanülen. Klassischerweise wird Malaria aber durch den Stich einer mit Erregern befallenen Anopheles-Mücke verbreitet.
Manche Patienten bemerken erst mehrere Wochen oder sogar Monate nach der Reise in ein Malariagebiet die ersten Krankheitssymptome. Die Inkubationszeit ist jedoch in der Regel kürzer. Normalerweise zeigen sich bereits neun bis 14 Tage nach der Infektion die ersten Beschwerden, wie hohes Fieber, Kopf- und Gliederschmerzen.
Malaria wird beim Menschen von insgesamt fünf verschiedenen Parasiten der Gattung Plasmodium ausgelöst. Je nach Erreger gibt es unterschiedlich ausgeprägte Krankheitsbilder. Bei der Diagnose werden vier Malaria-Formen voneinander unterschieden: Malaria tropica, Malaria tertiana, Malaria quartana und Malaria quotidiana. Malaria tropica und Malaria quartana gelten als besonders schwere Erkrankungen. Die Malaria tertiana ist seltener mit lebensgefährlichen Komplikationen verbunden. Sie wird dafür gleich durch zwei Erreger verursacht: Plasmodium vivax und Plasmodium ovale.
Die Überlebenschancen bei Malaria hängen von der Art der Erkrankung, schneller Diagnose und passender Behandlung ab. Besonders Malaria tropica verläuft unbehandelt oft lebensbedrohlich. Eine frühzeitige Therapie verbessert die Heilungschancen deutlich. In Ländern mit guter medizinischer Versorgung liegt die Sterblichkeitsrate unter einem Prozent. Am meisten gefährdet sind kleine Kinder, Schwangere und Immungeschwächte in Regionen mit schlechter Versorgung. Bei Verdacht nach Aufenthalt in Risikogebieten sollte sofort ein Arzt aufgesucht werden.

Malaria zählt weltweit zu den gefährlichsten Tropenkrankheiten und kann ohne Behandlung lebensbedrohlich verlaufen. Wer in Risikogebiete reist, sollte unbedingt konsequenten Mückenschutz betreiben und vorbeugende Medikamente nutzen. Eine frühe Diagnose und gezielte Therapie sind entscheidend, um Komplikationen zu vermeiden und die Heilungschancen deutlich zu verbessern.
Die Artikel im Ratgeber der Deutschen Familienversicherung sollen Ihnen allgemeine Informationen und Hilfestellungen rund um das Thema Gesundheit bieten. Sie sind nicht als Ersatz für eine professionelle Beratung gedacht und sollten nicht als Grundlage für eine eigenständige Diagnose und Behandlung verwendet werden. Dafür sind immer Mediziner zu konsultieren.
Unsere Inhalte werden auf Basis aktueller, wissenschaftlicher Studien verfasst, von einem Team aus Fachärzten und Redakteuren erstellt, dauerhaft geprüft und optimiert.
Alle Angaben ohne Gewähr.
Sie benutzen einen veralteten Browser.
Dieser wird von uns nicht mehr unterstützt.
Browser-Alternativen finden Sie unter anderem hier: